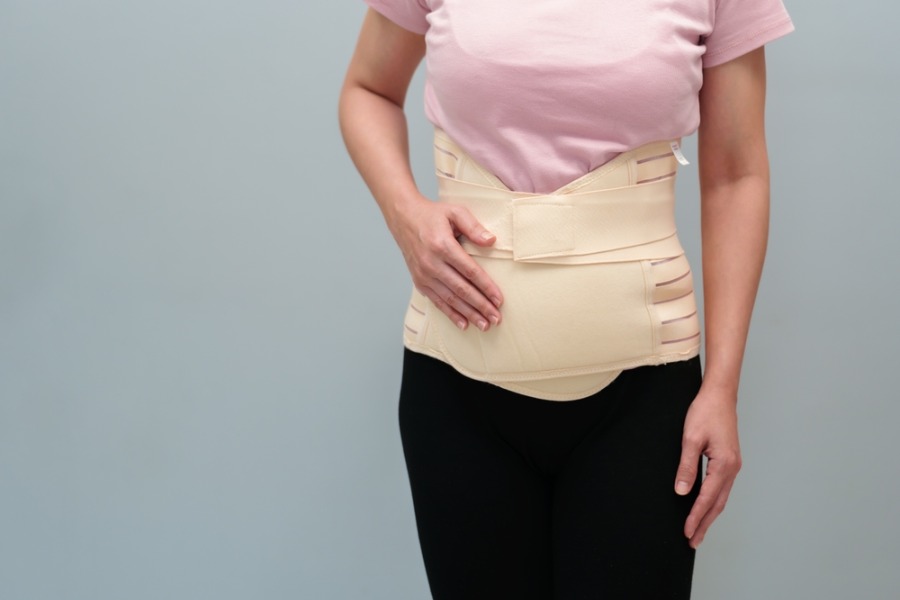
Реклама убеждает нас, что бандажи помогают избавиться от лишних сантиметров на животе после родов. Но так ли это? Рассмотрим, с чем на самом деле могут помочь послеродовые пояса.
Послеродовые бандажи для живота — не новое изобретение. Женщины по всему миру веками использовали подобные приспособления.
Сегодня рынок предлагает огромное количество разных моделей. Опрос «Распространенность планового использования абмодинального бандажа после вагинальных родов» 2021 года от Southern Medical Journal (SMJ) показал, что 82% будущих мам планируют носить бандаж после родов. Но так ли они полезны?
Что такое послеродовый бандаж?
Бандаж — это эластичная ткань с застежкой или длинная полоса, похожая на бинт (бенгкунг).
Пояс для беременных поддерживает живот во время беременности. Бандаж предназначен для использования после родов.
Зачем нужны послеродовые бандажи?
Многие мамы надеются с их помощью быстрее восстановить фигуру. Производители обещают похудение, уменьшение талии и возвращение органов на место. Но конкретных и абсолютных доказательств этому нет.
Почему бандаж не поможет «вернуться в форму»?
Он не уменьшит жировые отложения и не вернет мышцы в тонус. Слишком сильное сжатие может даже навредить, нарушая восстановление мышц кора и тазового дна.
Когда бандаж может быть полезен?
Поддержка: Бандаж помогает чувствовать себя собраннее и увереннее после родов. Это позволяет быть более активной, что положительно сказывается на самочувствии.
Осанка и грудное вскармливание: Бандаж поддерживает правильную осанку, что важно при кормлении ребенка.
Исследование «Влияние бандажа на боль, кровотечение и успех грудного вскармливания после кесарева сечения: рандомизированное контролируемое исследование» 2025 года от журнала Women & Health показало, что мамы, использующие бандаж в первые 48 часов после кесарева сечения, чаще успешно кормят грудью.
Восстановление после кесарева сечения: Бандаж уменьшает боль в области шва, снижает кровотечение и помогает быстрее начать двигаться, — об этом говорят специалисты.
Диастаз прямых мышц живота: Бандаж может облегчить дискомфорт при расхождении мышц живота. Но в большинстве случаев эта проблема решается сама собой, — к такому выводу пришли специалисты в научной работе «Влияние Tubigrip и жесткого пояса на диастаз прямой мышцы живота сразу после родов: рандомизированное клиническое исследование» 2023 года от журнала Musculoskeletal Science & Practice.

Обернуться красавицей: в чем суть бандажного бинтования
Противопоказания и меры предосторожности при использовании бандажа
Бандаж безопасен для большинства молодых мам. Но не стоит его носить при проблемах со швом или инфекции матки.
-
Снимите бандаж при острой боли.
-
Не затягивайте бандаж слишком сильно.
-
Следуйте инструкциям производителя.
-
При дискомфорте, затрудненном дыхании или давлении в области таза снимите бандаж.
-
Неправильное использование бандажа может усугубить пролапс тазовых органов — состояние, при котором тазовые органы, такие как влагалище, матка или мочевой пузырь, опускаются вниз. Иногда это происходит после родов.
-
Если у вас аллергия на латекс, выбирайте бандаж без него.
-
Регулярно стирайте бандаж.
Альтернатива бандажу
Глубокие упражнения для мышц кора помогают восстановить их силу и улучшить состояние при диастазе прямых мышц живота.
Обратитесь к тренеру или специалисту по физической подготовке. Они помогут вам разработать индивидуальную программу и научат правильной технике выполнения упражнений.
Перед началом выполнения упражнений обязательно проконсультируйтесь с врачом.
Как долго носить бандаж?
Бандаж — это временная мера. Как только вы почувствуете себя комфортно без него, начинайте сокращать время использования. Более шести-восеми недель ежедневное ношение бандажа не рекомендуется.
Если проблемы сохраняются, обратитесь к физиотерапевту.
Послеродовый бандаж может быть полезным для поддержки, улучшения осанки и облегчения боли после кесарева сечения. Но он не поможет похудеть и не заменит упражнения для восстановления мышц кора. Используйте бандаж с умом и прислушивайтесь к своим ощущениям.













