Те, кому «посчастливилось» столкнуться с таким заболеванием, как розацеа, прекрасно знают, как оно может отравить жизнь. Симптомы, причины, факты и способы лечения – обо всем этом рассказывает Василий Викторович Фирсов, дерматовенеролог-косметолог, член Всероссийского общества дерматове-нерологов и член Всероссийской ассоциации мезотерапевтов.

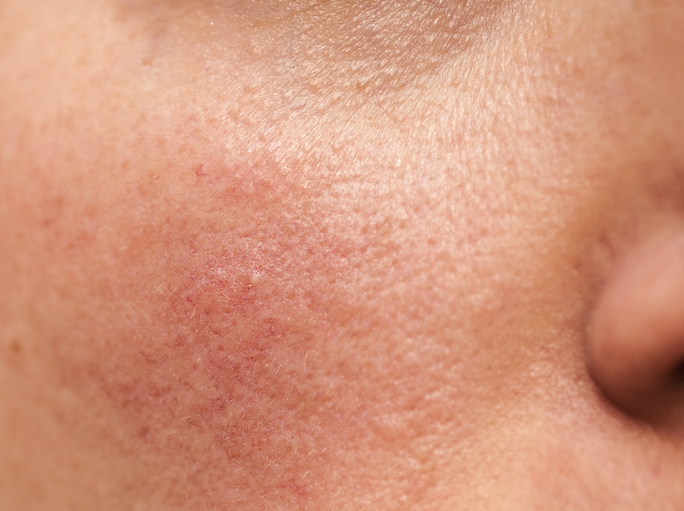
Малоизученное и крайне неприятное кожное заболевание умеет испортить нам существование — люди не могут прогуляться в солнечную погоду, вынуждены соблюдать диету, им перестает нравиться свое отражение в зеркале… Розацеа / розовые угри / ангионевроз — это хроническое кожное заболевание, проявляющееся высыпаниями на лице в виде папул, везикул и пятен. Длительно протекающее заболевание характеризуется гипертрофией среднего слоя кожи с увеличенной продукцией эластиновых волокон – с течением времени эти волокна заменяются соединитель-ной тканью и начинает формироваться фиброз. Внешне это представляет собой бугристую структуру кожи со стойко расширенными порами и сосудами.
Заболевание чаще всего поражает именно кожу лица: начинает словно расти от носогубных складок и распространяется на щеках и крыльях носа в виде расширенных мелких сосудов кожи и высыпаний в виде узелков и пузырьков (папулы и везикулы). В некоторых публикациях врачи отмечают осложнения вторичной флоры, но в своей практике я ни разу такого не видел – возможно, и правда существуют пациенты, у которых осложненная форма розацеа проявляется гнойничковыми элементами. Но если это полноценный гнойничковый процесс, то предположение неверно, и это явно не розацеа.
Изменение структуры кожи на носу называется ринофима. В советских школах даже дети знали, что это из себя представляет, читая повесть «Детство», написанную Горьким: «Очень портил его (Прим. автора – лицо) рыхлый нос с раздутыми ноздрями и красный на конце». Это типичный внешний вид сформированного процесса под названием ринофима. Медицинской науке до сих пор неизвестно, почему же такой процесс вообще возникает. Зато известна эпидемиология: чаще всего заболевание встречается у светлокожих и светлоглазых женщин в возрасте от 30 до 50 лет. Мужчины ринофимой болеют крайне редко, но, если уж болеют, то процесс протекает куда тяжелее. Самая тяжелая форма розацеа – офтальморозацеа – поражает даже глаза, и мужчины с женщинами болеют этим в равных долях.
Формы и причины заболевания
У розацеа существует всего 5 форм, и все они – разной степени тяжести:- эритематозная: с преобладанием эритемы — стойкого покраснения кожи;
- папулезная: сопровождается практически постоянным наличием мелких узелков — папул;
- папулезно-везикулезная: к папулам добавляются мелкие пузырьки, наполненные бесцветной мутной жидкостью — везикулы;
- фимозная: сопровождается выраженной отечностью, расширением пор и гиперплазией дермы;
- офтальморозацеа: самая тяжелая форма, при которой поражаются глаза и веки.
- генетический фактор (что, скажу прямо, вызывает у меня большие сомнения);
- нарушение регуляции сосудистого тонуса (очень может быть — розацеа часто сочетается с мигренями);
- нарушение лимфодренажа;
- лимфостаз (тоже под вопросом, ведь у пациентов с розацеа нет отечности, разве только в период выраженного обострения процесса);
- гормональный дисбаланс (обострение заболевания может начаться одновременно с менструацией или с наступлением климактерического периода);
- изменения в работе сальных желез (и снова не факт, ведь розацеа и себорея — абсолютно разные процессы).
И как очередную предположительную причину могу добавить сюда кателицидины — особые белки, которые негативным образом воздействуют на внутреннюю сосудистую стенку, что подтверждают исследования. Впрочем, и этому нет 100%-х доказательств.
Провоцирующие факторы
Человек, которого поразило это заболевание, вынужден от многого отказаться. Дело в том, что провоцируют и усугубляют розацеа многие аспекты нашей жизни, которым мы никогда не придавали значение.Курение
Отказ от курения для таких пациентов – это без вариантов. Именно эта вредная привычка становится одним из самых мощных факторов развития заболевания.
Острые и жареные блюда
Такая пища влияет и на себорейные процессы, и на розацеа. Поэтому пациентам необходимо избегать таких продуктов.Солнце и солярий
Частые посещения солярия в зимний период времени (касается наших широт) или интенсивные солнечные ванны считаются фактором, усугубляющим течение процесса. Тут уже не до загара.Химические агенты
Контакт с ними часто связан с профессиональной деятельностью человека — химические агенты, которые могут попадать на кожу или источать интенсивные химические запахи, тоже провоцируют обострение.Лекарства
Пациентам с розацеа стоит отказаться от лекарств, содержащих производные брома и йода, и быть осторожней с приемом топических стероидов (принимают с целью купирования обострения самого заболевания).Декоративная косметика
С этим тоже нужно быть очень внимательным — декоративную косметику, которая содержит агрессивные аллергические компоненты, можно сразу выкидывать. Пользоваться ею значит провоцировать заболевание.В процессе лечения пациент должен обеспечить себе максимально щадящий психологический режим, иногда — вплоть до смены работы. Такие пациенты не должны испытывать нервно-эмоциональных перегрузок ни на работе, ни в быту, ведь это очень влияет на заболевание. Порой к обострению процесса приводят и вирусные инфекции, но, если услышите от врача фразу «давайте укрепим ваш иммунитет», знайте, что фраза абсолютно бессмысленна. Иммунитет нельзя ни укрепить, ни расслабить — он такой, каким мы получили его от природы, поэтому и действовать нужно по-другому.
Психологический портрет пациента с розацеа
Наше лицо — это и визитная карточка, и ориентир, благодаря которому нас воспринимают люди. Я когда-то писал, что выражение нашего лица — это манифест, которым мы хотим либо скрыть что-то, либо, наоборот, показать. Но, если человека по-разила розацеа, у него формируется определенный симптомокомплекс: такие пациенты, как правило, очень возбудимы и не задерживаются у одного специалиста, по-тому что постоянно всем недовольны. Снова получается замкнутый круг — заболевание «дарит» нам психологические проблемы, а уже они, в свою очередь, усугубляют процессы на коже. Человек ведь смотрится в зеркало! И, глядя на себя, думает, мол, опять у меня это на лице, я даже не могу никуда выйти, ведь все будут глазеть на меня… Это тяжело. Такой человек полностью меняется — если мы посмотрим на людей, которые давно болеют розацеа и никак не могут вылечиться, то заметим, что они очень любят учить жизни других. Очень часто эти пациенты имеют активную жизненную позицию и сами на все знают ответ — им объясняешь, что нужно делать, но они могут даже после первого визита ко врачу развернуться и уйти к другому специалисту.
Большинство из тех, кто обращается с такой проблемой, — женщины. Общим критерием в психологическом портрете всех пациентов с розацеа отмечается их легкая возбудимость, а один из признаков этого состояния — красный приподнимающий дермографизм. Это явление может быть непостоянным у одного и того же человека, но в период обострения розацеа мы можем наблюдать его проявления. Такой феномен перекликается с основным процессом на лице именно быстрым, активным расширением мелких кожных сосудов в результате конечного этапа стимулов, которые подает ЦНС. Поэтому человека надо, в первую очередь, успокоить и стабилизировать его психологическое состояние.
Варианты лечения
Учитывая все вышесказанное о психологии таких пациентов, одним из необходимых компонентов лечения здесь становится длительный прием успокоительных препаратов. Это и валериана, и седативные травяные сборы… При необходимости пациент должен и на ночь принимать седативные, которые может купить в аптеке без рецепта — тот же афобазол, например. Могу сказать совершенно точно — чем лучше мы будем устранять конфликт между отделами вегетативной нервной системы (симпатическим и парасимпатическим), тем проще будет работать с процессом на коже лица.Каждый из вас может посмотреть, какие рекомендации дают в интернете людям с таким заболеванием — среди всех вы обязательно увидите применение топических стероидов, нестероидных противовоспалительных средств и проретиноидов. По-следний вариант — самый крайний, ведь проретиноиды достаточно токсичны и при приеме доставляют человеку массу неудобств (сухость всех слизистых, мощное воздействие на печень вплоть до изменения печеночных показателей в крови). То, о чем вы точно не читали, скажу я сам — порой приемы нетрадиционной медицины (диагностика по Фоллю, вегетативно-резонансный тест) дают возможность определить уровень нарушений в ЦНС и восстановить взаимоотношения отделов ЦНС. За счет этого мы вполне можем получить стихание процесса, что, естественно, облегчает коррекцию с помощью наружных средств. С помощью ВРТ-БРТ можно как определить направление поиска органа, который провоцирует подобные процессы, так и установить уровни нарушений в организме. И то, и другое потом можно подтвердить лабораторными исследованиями или другими методами — тем же МРТ. Это значительно упростит работу врача при коррекции внешних проявлений розацеа.
Не буду консервативным и скажу, что порой не обойтись и без совместной работы с психологом, причем с таким, который владеет приемами работы с подсознанием. Да и вообще, любая коррекция глубинных психологических проблем, будь то помощь психолога или ВРТ-БРТ сама по себе приводит к значительному облегчению состояния пациента.
Случай из практики
Лет 15 назад ко мне обратилась пациентка — причиной обращения стало лечение волос. Взглянув на нее, я предложил заняться лечением розацеа — выраженность изменений на коже была такой сильной, что в яркий солнечный день эта женщина не могла появиться на улице без зонта. Все это приводило к выраженному обострению со всеми вытекающими — ей было очень непросто жить. Мне повезло — на тот момент она была готова работать только с одним специалистом, поэтому мы начали лечение. В него я включил регулярные курсы мезотерапии, коррекцию психологического состояния с помощью ВРТ-БРТ и минимальную коррекцию наружными препаратами. На фоне мезотерапии мы получали отличный эффект и не стали работать с психологом. Все лечение заняло около 2-х лет, и это считается хорошим результатом — иногда внезапно возникающее обострение на фоне нервно-эмоционального напряжения рушит все планы на светлое будущее, отчего приходится начинать все сначала. И это тоже часть нашей работы. Сейчас эта женщина даже не вспоминает о том, что когда-то страдала заболеванием — она до сих пор наблюдается у меня по вопросам коррекции эстетических проблем (все же впервые она пришла ко мне 15 лет назад!), но о том, что когда-то ее щеки становились свекольного цвета с высыпаниями, все мы уже и забыли.Розацеа — это хронический процесс, поэтому, с точки зрения обычной медицины, полностью вылечить его нельзя. Хотя мои примеры говорят обратное. Этот процесс имеет свойство протекать с обострениями, поэтому, когда человек, который однажды вылечился, приходит ко врачу снова, никто этому не удивляется. И от врача здесь зависит слишком много — например, использование проретиноидов или топических стероидов стоит отложить как совсем крайнюю меру. А начать совсем с другого, чтобы привести психологическое состояние пациента в норму и лишь после этого заниматься коррекцией наружных проблем.
Важно, чтобы вы понимали – здесь нет ничего универсального. Так как медицина понятия не имеет, откуда берется это заболевание и как лечится, врачу приходится составлять стратегию индивидуально под каждого пациента. Кого-то придется отправить к психологу, кому-то поможет только «крайний вариант» с проретиноидами, а кто-то улучшит свое состояние с помощью ВРТ-БРТ. Как бы то ни было, постарайтесь оставаться с одним специалистом, который займется спасением как вашей внешности, так и психологического состояния. Розацеа несет в себе слишком мало приятного и слишком много того, что отравляет жизнь человека. Поэтому, чем раньше вы начнете действовать и пройдете весь путь рука об руку с вашим врачом, тем скорее снова начнете жить полной жизнью.









