Бронхиальная астма— одно из самых частых хронических заболеваний. В нашей стране ее распространенность составляет 5–10%.

Юрий Смолкин, главный консультант и главный врач Научно-клинического консультативного центра аллергологии и иммунологии (Москва), доктор медицинских наук, профессор
При бронхиальной астме стенки бронхов воспаляются из-за воздействия аллергенов. Основные симптомы болезни – трудности с дыханием, кашель, хрипы в груди, удушье – возникают при воспалительном процессе, причиной которого является бронхоспазм: дыхательные пути становятся узкими, в их просвете образуется вязкая слизь, а на слизистой оболочке бронхов возникает отек.
Узнать астматический приступ можно по характерному признаку – короткому вдоху и длинному выдоху, при котором издалека слышны свистящие звуки, поскольку воздух с большим трудом выходит из бронхов и входит в них. Если пациент пытается разговаривать или двигаться – его дыхание учащается. Возникать такие приступы могут в любое время дня или ночи. Если они становятся все более продолжительными и тяжелыми, то однажды переходят в астматическое состояние – угрожающий жизни эпизод.
Поскольку бронхиальная астма – заболевание хроническое, то полное выздоровление пациента невозможно, но вполне реально добиться полного избавления от симптомов – ремиссии, причем длительной, в течение нескольких месяцев и даже лет. В период ремиссии человек чувствует себя хорошо и ведет обычный, нормальный образ жизни. Однако всегда следует помнить о том, что у такого пациента на всю оставшуюся жизнь сохраняется опасность возврата бронхоспазма. Поэтому следует предохранять больного от критических моментов.
Важно! Если пациент прекратил принимать назначенные препараты и к нему вернулись приступы кашля (пусть даже не тяжелые, без удушья), необходимо сразу сообщить об этом врачу. Доктор немедленно выслушает хрипы и выполнит исследование функции дыхания. Если оно подтвердит сужение бронхов – главной целью врача будет предотвращение хронического воспаления слизистой оболочки бронхов. Стоит понимать, что это хроническое воспаление является аллергическим, не требующим терапии антибиотиками. И оно, как правило, необратимо воздействует на стенки бронхов, то есть в запущенном состоянии его уже невозможно лечить.
Если говорить об улучшениях состояния больного, то оно может наступить при двух условиях: либо после того, как пациент изменил образ жизни и прошел необходимый курс лечения (клиническая ремиссия), либо в результате употребления назначенных ему препаратов (фармакологическая ремиссия).

Астма: группа риска
Прежде всего, в группе риска оказываются кровные родственники страдающих бронхиальной астмой, а также многими другими аллергическими заболеваниями – крапивницей, сезонной аллергией с воспалением слизистой оболочки глаз и носа, лекарственной и пищевой аллергией, нейродермитом. При этом астма вовсе не обязательно будет передаваться в следующем поколении, ведь наследуемой является особенность иммунитета, а не само заболевание.Как известно, иммунная система призвана защищать организм человека от «чужих» - веществ, которые могут ему навредить. Однако иммунитет пациента, страдающего астмой, склонен воспринимать как «чужаков» самые обычные вещества, которые у здорового человека не вызывают такой бурной реакции. Для астматика аллергенами могут быть клещи домашней пыли, любые пищевые продукты, шерсть животных, дрожжевые и плесневые грибы, пыльца растений. Пациент может отреагировать приступом на любые резкие запахи – парфюм, краску, дезодорант. Даже природные явления оказывают влияние на самочувствие человека: он чуток к переменам атмосферного давления, холоду и высокой влажности, к спортивным и физическим нагрузкам. Причиной приступа также может стать стрессовое состояние и связанные с нервными перегрузками эмоции, пусть даже позитивные.
Аллергообследование для диагностики
Что именно провоцирует аллергическую реакцию, можно понять после выполнения осмотра и ряда исследований. Для начала врач соберет анамнез по аллергическим заболеваниям у семьи больного, проведет кожные тесты на распространенные аллергены и назначит лабораторные анализы.Самыми часто используемыми и высокочувствительными в аллергологии являются прик-тесты (выполняются как укол) и скарификационные (нанесение аллергена на царапину кожи для выявления раздражителя – продуктов питания, цветочной пыльцы, плесени, шерсти домашних животных, пылевого клеща). Выполняют такие тесты только после того, как пациент достиг клинической ремиссии. Если у больного есть признаки астматического обострения, аллергического ринита или атопического дерматита, если пациент проходит лечение антигистаминными или гормональными средствами, тесты не выполняют, поскольку препараты снижают чувствительность кожи и не дают правдивых результатов. Кроме того, тесты нельзя проводить в период инфекционных заболеваний и у пациентов с психическими расстройствами.
Если заболевание протекает тяжело, с частыми рецидивами, желательно как можно быстрее выявить аллерген и устранить его влияние на организм астматика: в этом случае выполняется срочная диагностика – иммунологический тест с определением специфических IgE и IgG антител в крови.
Однако положительные результаты такого тестирования опытный врач не сразу принимает на веру: он сопоставляет их результаты с анамнезом и другими диагностическими методами. Ведь положительный иммунологический тест вполне может означать временную перестройку иммунитета с исчезновением клинических симптомов аллергии, которые чуть позже могут неожиданно и резко проявиться: такое явление называют латентной сенсибилизацией.
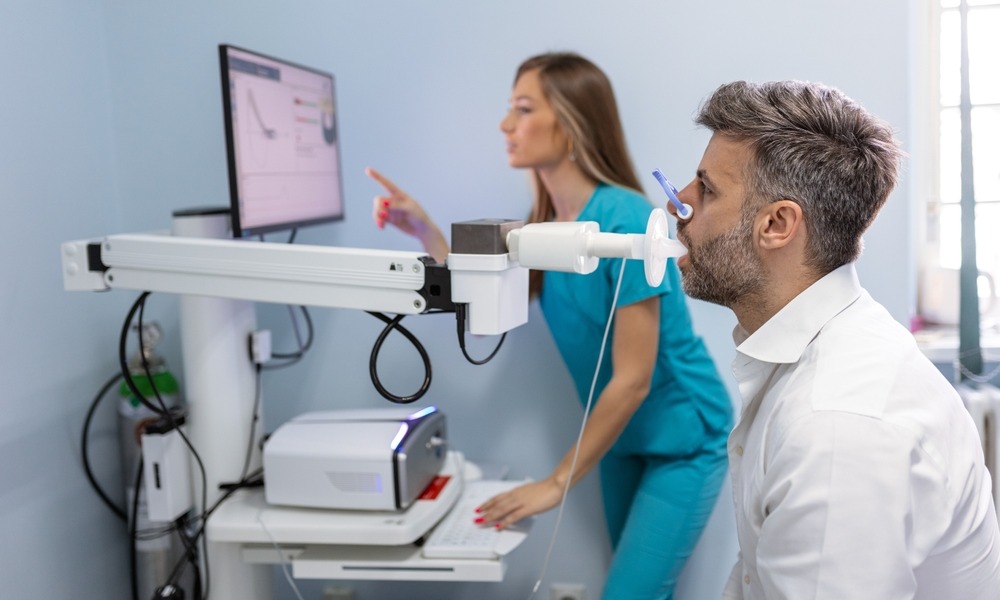
Кроме вышеперечисленных тестов, врач обязательно оценивает функцию внешнего дыхания легких, определяя, насколько сужаются бронхи перед приемом бронхорасширяющего средства и после его приема (тест показывает обратимость нарушений функции легких). Получить эти результаты помогает компьютерная пневмотахография.
Как лечат пациента с бронхиальной астмой
В первую очередь врач нацелен избавить больного от аллергического воспаления в стенке бронхов. Ведь элементарно расширить бронхи недостаточно, поскольку спустя недолгое время дыхательные пути снова будут сужаться.В начале терапии всегда существует необходимость устранить контакт с аллергеном – либо с известным, либо подозреваемым. Но часто вычислить аллерген бывает не так просто. К тому же спустя определенный период времени обычным устранением аллергена не обойтись, ведь симптомы астмы могут вернуться даже без его присутствия. Поэтому больному всегда необходимо принимать либо базовые, либо профилактические лекарства.
Чтобы вести образ жизни, привычный для здорового человека и достичь ремиссии, астматику с заболеванием средней или тяжелой степени необходимо длительно принимать рекомендованные врачом препараты. Гормональные средства являются самыми эффективными при воспалительном процессе, а конкретно речь идет о глюкокортикостероидах – таблетированных гормонах, вырабатываемых надпочечниками и способных влиять на состояние бронхов.
Более современный вариант – дозированные гормональные аэрозоли для вдыхания, суспензия для ингаляций с использованием небулайзера, а также пудра для ингаляций. Такая терапия является таргетной: не воздействует на весь организм, попадая лишь в конкретный орган – бронхи. Поэтому лечение может длительно применяться в качестве основного. Однако назначить конкретные препараты и их дозировку может только врач аллерголог-иммунолог.
Что делать во время приступа?
Во время приступа астмы каждый вдох требует усилий: приходится проталкивать воздух в легкие, прислушиваясь к свисту, хрипу и писку в груди, вызванным сужением мелких бронхов и избыточной выработкой вязкой мокроты, которая с трудом откашливается.Что делать во время приступа? Старайтесь сдерживать кашель: он не приносит облегчения, а только усиливает удушье. Самые мучительные эпизоды бывают по ночам. В это время в организме происходят изменения, способствующие сужению бронхов. Во-первых, снижается выработка гормонов, поддерживающих бронхиальное дерево в расправленном состоянии. Во-вторых, активизируется парасимпатическая нервная система, уменьшающая проходимость бронхов и создающая условия для их спазма. В-третьих, ночью на вас усиленно воздействуют бытовые аллергены, из которых наибольшую опасность представляют микроклещи домашней пыли, поселяющиеся в постельных принадлежностях. Стирайте их почаще, а от изделий из пуха и пера избавляйтесь.
Неблагоприятные физиологические процессы, способствующие бронхоспазму, набирают силу в полночь и под утро. Чтобы обезопасить больного от приступов в темное время суток, врачи рекомендуют принимать перед сном лекарства длительного (как правило, 12-часового) действия, расширяющие бронхи в течение всей ночи. Кроме того, держите на тумбочке рядом с кроватью термос с горячим питьем. Почувствовав стеснение дыхания, свидетельствующее о приближении приступа, сделайте несколько глотков чая или молока.
Начался приступ? Воспользуйтесь ингалятором. А дальше действуйте по правилам: не лежите, сядьте, подложив под спину пару подушек, или встаньте (тогда грудная клетка расправится, и будет легче дышать); пейте маленькими глотками теплый чай или молоко.