Этот тип рака составляет 45% среди всех опухолей желудочно-кишечного тракта, а среди онкологических заболеваний его доля занимает 5%.

Ксения Соколова, врач-гастроэнтеролог, терапевт клиники «Эксперт» (г. Санкт-Петербург)
Чаще всего раком прямой кишки страдают жители развитых индустриальных стран, больших городов. В России ежегодно им заболевают 60 тысяч человек, причем, за последние 10 лет количество таких пациентов выросло на 18%. Этот прирост отмечен именно среди людей старшего возраста, а вот у более молодых, с 30 до 50 лет, заболеваемость, напротив, снижается. Самая высокая численность россиян с этой проблемой — в Санкт-Петербурге, Ленинградской области и Пскове.
Как устроен орган
Прямая кишка – это конечный отдел кишечника. Она завершается анальным отверстием, предназначенным для выведения каловых масс наружу. Протяженность прямой кишки у взрослого человека составляет от 15 до 20 см, а ее основная широкая часть – ампула – расположена в полости таза и окружена жировой тканью. Конечный короткий отрезок (анальный канал) находится в тазовом дне и окружен сфинктером (мышцей-сжимателем).В оболочке прямой кишки, которая собрана в складки, находится большое количество клеток, выделяющих слизь: эта жидкость выполняет роль смазки для прохождения каловых масс. И, наконец, в своей наружной нижней части прямая кишка окружена геморроидальным сплетением, состоящим из большого количества широких вен. Опухоль может развиться в любой части кишки — верхней, средней или нижней. При этом самое серьезное значение имеет не размер образования, а то, насколько глубоко рак проник за пределы стенок органа.
20-30 лет назад, если такая опухоль прорастала в мышцы, удерживающие прямую кишку, хирург при всем желании не мог сохранить орган, и его приходилось удалять. Но современные средства медицины позволяют избежать такого подхода у многих пациентов: им проводится лекарственное лечение в сочетании с облучением и операцией, и часто оно бывает успешным.
Почему появляется опухоль
Самым мощным фактором, способствующим развитию рака прямой кишки, является наследственность. Речь идет о диффузном полипозе – семейном заболевании, при котором в толстой кишке еще в детском возрасте образуется большое количество полипов (небольших доброкачественных опухолей), из которых к 20-30 годам развивается онкологическая проблема. Особенно высок риск озлокачествления, если полипы имеют размеры более 1 сантиметра.Другим предраковым заболеванием, на фоне которого чаще всего возникают злокачественные опухоли прямой кишки, является папилломавирусная инфекция в области ануса: она способна вызывать мутации клеток, приводящие к развитию рака.

Исследователи также связывают возникновение опухоли с особенностями питания, ведь рак прямой кишки намного чаще отмечается у людей, которые едят большое количество мяса (особенно — говядины и свинины) и копченостей. Установлено, что мясная пища, попадая в кишечник, стимулирует размножение бактерий, вырабатывающих канцерогены. А если человек еще и пренебрегает продуктами, содержащими клетчатку, то такой рацион повышает риск развития патологии. Ученые считают, что избежать проблемы помогает средиземноморская диета, основанная на большом количестве овощей, оливкового масла и рыбы. Кроме того, снижению активности канцерогенов способствует регулярное употребление пищи, содержащей витамины А, С и Е, а при их недостатке в организме вредные воздействия на стенку толстой кишки усиливаются.
Доказано, что рак прямой кишки наиболее распространен среди людей, имеющих избыточную массу тела, ведь гормональные пути, приводящие к развитию ожирения, также являются мощными онкогенными факторами. А если лишний вес еще и сочетается с сидячей работой, то параллельно происходит застой крови в венах таза и геморроидальных узлах. Это приводит к нарушению функций слизистой оболочки прямой кишки и повышает вероятность развития злокачественных опухолей.
Кроме того, исследователям удалось обнаружить и профессиональные вредности, которые чаще других приводят к раку прямой кишки: выяснилось, эта патология распространена среди рабочих, которым приходится контактировать с индолом, скатолом (это органическое вещество, придающее фекалиям характерный запах) и другими вредными веществами, а также среди сотрудников цементных заводов и лесопилок.
Характерные симптомы
Самым частым симптомом рака прямой кишки, возникающим у 70% - 95% больных, являются выделения крови из заднего прохода. Причиной этого становится травмирование слизистой оболочки при прохождении каловых масс через место расположения опухоли. Как правило, выделяется небольшое количество крови либо в виде прожилок в кале, либо в темных сгустках, либо капли крови появляются до отхождения кала. Так как кровь выделяется в небольших количествах, анемия (малокровие) может появиться только на поздних стадиях заболевания.Выделения из прямой кишки гноя и слизи — более поздний симптом. Он присоединяется к кровотечениям при длительном течении заболевания и осложнениях, когда на слизистой прямой кишки возникает серьезное воспаление.
И, конечно, при опухоли появляются нарушения работы кишечника. Многие люди боятся или стесняются говорить о своих проблемах со стулом. Кроме того, они часто не хотят думать о том, что что-то может произойти с их прямой кишкой, но отказ смотреть правде в лицо может привести к тяжелым последствиям. А между тем у таких пациентов возникают регулярные запоры или наоборот — диарея. Могут досаждать недержание газов и кала, боли и позывы на дефекацию (до 10 – 16 раз в сутки), вздутие и урчание в животе.
Поначалу эти симптомы возникают периодически, затем постепенно становятся постоянными. Кишечная непроходимость возникает на поздних стадиях заболевания: когда образуется полное перекрытие просвета прямой кишки опухолью. В таком случае отмечается задержка стула более 3 – 5 дней, пациента беспокоят схваткообразные боли в животе, периодически возникает рвота.
Боли на ранних стадиях могут появиться при поражении нижней части прямой кишки с захватом мышцы-сфинктера. Если же поражена верхняя часть органа, то болевые ощущения возникают и усиливаются по мере прорастания опухоли в соседние органы. Врач узнает такого пациента по так называемому «симптому табуретки»: когда человек старается садиться на твердые поверхности только на одну ягодицу. Все эти признаки усугубляются общим состоянием слабости, вялости, сонливости, повышенной утомляемости, резкой потерей веса, бледностью кожи. Однако в начале заболевания симптомы могут быть практически незаметны: поскольку толстая кишка обладает уникальной эластичностью, основная симптоматика выявляется только на 3-4 стадии рака.
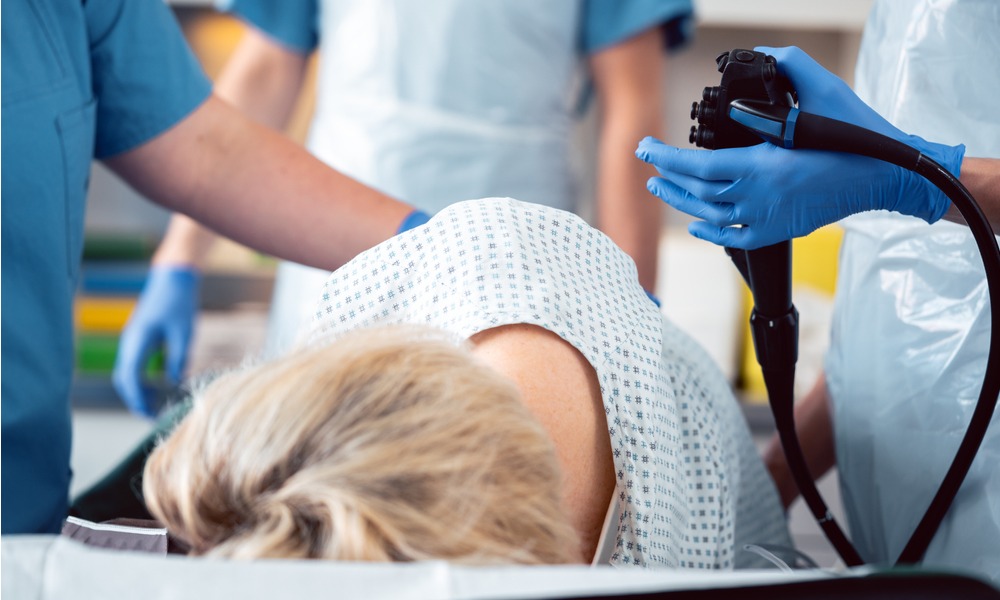
Диагностика: колоноскопия — это не страшно
Чтобы разобраться — являются ли какие-то из вышеназванных симптомов признаками других заболеваний (геморроя, анальных трещин, воспалительных процессов), необходимо обратиться к врачу-проктологу. Иногда самого простого осмотра достаточно для того, чтобы установить причину проблемы. Но все же основным методом диагностики заболеваний толстой и прямой кишки является колоноскопия (осмотр кишечника изнутри): только это обследование может полностью исключить наличие опухолевых процессов.Колоноскопия позволяет оценить состояние около полутора метров кишечника, а осуществляется методика с помощью специального прибора — фибровидеоэндоскопа: он позволяет получить высококачественные изображения слизистой оболочки толстой кишки.
Подготовка в процедуре проходит в два этапа: накануне в течение дня пациенту необходимо соблюдать особую диету (употреблять как можно меньше пищи и только животного происхождения — яйца, курицу, рыбу, а пить только прозрачную жидкость), а вечером — выпить 3-4 литра средства Фортранс, позволяющего очистить кишечник. Если в процессе колоноскопии у пациента выявляются полипы, врач как правило сразу же их удаляет. А при подозрении на рак во время исследования еще и проводится биопсия — забор клеток и тканей для дальнейшей диагностики.
Рак прямой кишки можно вылечить
Если при колоноскопии установлена опухоль прямой кишки, далее пациентом будет заниматься врач-онколог, который направит его на магнитно-резонансную или компьютерную томографию. Это исследование поможет понять, насколько далеко распространилась опухоль и какие ткани, расположенные рядом с прямой кишкой, ей удалось поразить.В зависимости от полученной информации, доктор будет выстраивать схему лечения. 30 лет назад эта схема предполагала первоначальное проведение операции, а затем — химиолучевой терапии. Но со временем исследователи поняли, что лучшие результаты дают химио- и лучевая терапии, проведенные до операции. Именно такой метод помог значительно увеличить число излечившихся пациентов.
Но чем раньше начато такое комплексное лечение — тем больше шансов на выздоровление. И, напротив - при его отсутствии хирург-онколог вынужден удалять прямую кишку в каждом втором случае. А самая хорошая новость заключается в том, что для 10% пациентов химиолучевой терапии достаточно, чтобы полностью вылечиться без операции.
Но даже если после проведения облучения опухоль все же осталась, то через 8-12 недель выполняется удаление не всей прямой кишки, а только ее пораженной части. Операцию по полному удалению прямой кишки с последующим выведением стомы на брюшную стенку сегодня проводят у 10% пациентов.