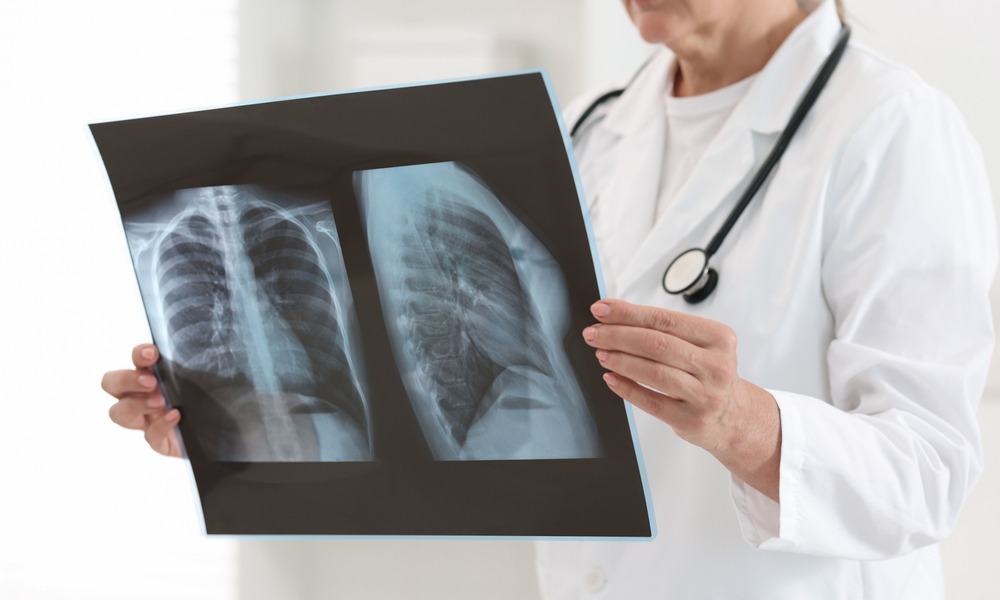
Продолжаем рассказывать о туберкулезе и отвечаем на вопросы: как часто стоит делать флюорографию, можно ли защититься от туберкулеза, насколько излечима эта инфекция и стоит ли бояться, что о диагнозе узнают на работе?

Тимур Асанов, заместитель главного врача по амбулаторно-поликлинической помощи Видновской клинической больницы Московской области
В предыдущей статье, мы рассказывали о истории туберкулеза и современных методах борьбы с ним. Продолжаем информировать о коварном заболевании, ведь предупрежден — значит вооружен.
Причина развития заболевания — цивилизация
Туберкулез — инфекционное заболевание, вызываемое микобактерией или палочкой Коха: чаще всего она поражает легкие, хотя может развиваться и в других органах.
Отследить историю и миграции туберкулеза, начиная с древних времен, смог в 2013 году ученый из швейцарского Института тропиков и общественного здоровья Себастьян Ганье: вместе с коллегами он провел исследование, из которого стало понятно, что у древних людей не было иммунитета к заболеванию. Но при этом туберкулез не поражал их настолько массово, как несколько веков спустя.
Массовые заражения начались позже, около 10 тысяч лет до нашей эры, когда люди стали развивать сельское хозяйство в крупных масштабах, обосновываться на земле, разводить домашний скот и увеличивать рождаемость. До этого времени туберкулезная палочка существовала у домашнего скота, однако от человека к человеку она не передавалась. Но с освоением новых территорий заболевание начало свое шествие по миру.
Пока Кох не провел свои знаменитые исследования и не обнаружил туберкулезную палочку, что только не называли причиной заболевания, которое именовалось «чахоткой»: и гиподинамию, и даже склонность к мастурбации (в результате чего одним из методов лечения у мужчин была повязка, надеваемая на пенис, а у женщин — обрезание). Туберкулез пытались лечить отварами горечи, исландским мхом, препаратами ртути, кровопусканием, свинцовым сахаром... И лишь в 1882 году загадка туберкулеза была разгадана: берлинский микробиолог Роберт Кох из клиники Шарите (кстати, она существует в Германии и сегодня) разглядел под микроскопом ту самую туберкулезную палочку, получившую позже его имя. Кох отметил главное свойство обнаруженной бактерии — непереносимость солнечного света, в результате чего и было выделено вещество туберкулин, применяемое в качестве реакции Манту.
На что способна палочка Коха
Возможно, многих это удивит, но сегодня туберкулез все еще лидирует среди причин смертности от инфекционных болезней. Около 2 миллионов жизней он уносит ежегодно, а мировая статистика заражений составляет примерно 10 миллионов человек в год. Средняя цифра по заболеваемости в России — 32 новых случая на 100 000 населения. В некоторых регионах она выше, например на Дальнем Востоке — 70-80 случаев на каждые 100 000 населения, в Москве гораздо ниже — 19 случаев на 100 000 населения. В большинстве случаев инфекция поражает дыхательные органы, но в 10-20% случаев палочка Коха обнаруживается и вне легочной системы, причем, узнать о ней случается десятилетия спустя после инфицирования.
Бацилла способна проникать в кожу и подкожно-жировой слой, суставы и кости, нервную, сердечную, мочеполовую и лимфатическую системы, глаза, мозг, ЖКТ. При этом заразиться возможно лишь от пациента с открытой формой туберкулеза — когда палочка Коха живет в его мокроте: в таком случае больной может обменяться инфекцией еще с десятком здоровых людей. Больной начинает выделять бактерии не сразу после заражения, проходит достаточно длительный срок: у кого-то полгода, у кого-то полтора. К тому времени в процесс легких уже довольно распространен, и появляются симптомы заболевания: слабость, утомляемость, покашливание, невысокая температура. Однако больной человек может не распознавать эти симптомы как туберкулез или длительно не замечать их. Пациенты, как правило, списывают их на другие причины: курящий человек думает, что стал чаще кашлять из-за сигарет, работающая мама двух детей считает, что сильно устает из-за высокой нагрузки и так далее.
Многие обращаются к врачу поздно. Например, туберкулез часто встречается среди мигрантов, а они социально не защищены и не ходят к врачам, даже если плохо себя чувствуют, потому что их могут уволить и депортировать. Есть и другие люди, которые тянут до последнего, даже вполне успешные, например трудоголики: они тоже не идут к врачу, пока не станет совсем плохо. В итоге могут запустить заболевание и стать заразными для других.
Обнаружить бактерию можно не только с помощью анализа в специализированном диспансере: поражение в легких будет заметно на рентгене, КТ или при флюорографическом обследовании. Что касается внелегочной формы, то заметить участки разрушенных тканей значительно сложнее: для выявления потребуется биопсия, УЗИ, КТ или МРТ-обследование.

Кто рискует заболеть
По данным исследований, третья часть населения Земли носит в себе инфекцию, но при этом не болеет туберкулезом и не заражает других. Дело в том, что иммунитет, подавляющий активность бактерии, не позволяет ей выходить из-под контроля: таким образом палочка спокойно дремлет в организме целыми десятилетиями. Существует всего 5-15% вероятности того, что она активизируется, и это может произойти лишь в случае серьезного иммунного сбоя. Ведь когда при кашле и чихании бактерия попадет в организм здорового, она вероятнее всего просто выйдет при выдохе. Иногда микобактерии могут проникнуть внутрь — сначала на стенку горла, а затем в ЖКТ: но в таком случае туберкулезную палочку ждет смерть в желудке или кишечнике здорового человека.
На заре исследований по поводу туберкулеза считалось, что инфекция способна передаваться воздушно-капельным путем и через общие бытовые контакты — одежду, посуду, рукопожатия. Но сегодня доказано, что это не так. Дело в том, что для возможности заражения с поверхностей предметов бактериям необходимо создать капельки идеальной формы, чтобы они не просто оказались на коже, а смогли проникнуть в легкие. Однако при витании в воздухе бактерии не способны принять нужный размер: они образуют такую форму только во время кашля, то есть, когда воздух выталкивается из легких.
Риск заражения выше в маленьких и непроветриваемых помещениях: в лифтах, на лестничных клетках, в общественном транспорте. Например, если человек с туберкулезом живет в многоквартирном доме, он регулярно входит и выходит через подъезд — и, значит, другие жители регулярно контактируют с инфекцией. После одного контакта заражение вряд ли произойдет, но после десяти, когда человек вдохнет достаточно большое количество бактерий, его иммунная система может не справиться. Защитить от заражения может регулярное проветривание помещений.
Попав в организм человека, туберкулезная палочка медленно, но верно организует очаги поражения тканей, и самыми уязвимыми среди них являются легочная и лимфатическая системы. При своевременно предпринятом лечении пораженные очаги успокаиваются, однако, если возникает ситуация, благоприятная для жизни бактерии — она снова активизируется и начинает атаку на новые территории.
Как себя защитить
Защититься на все 100% невозможно, поэтому лучшим вариантом является профилактика или выявление туберкулеза на ранней стадии. Поскольку ощутить туберкулез в легких нельзя (ведь нервные окончания в них отсутствуют), существуют рекомендации регулярно проходить флюорографическое обследование. Противотуберкулезная вакцинация новорожденных с помощью БЦЖ из ослабленной туберкулезной палочки либо дает ребенку иммунитет, либо защищает его в дальнейшем от тяжелой формы заболевания.
Вылечить можно
В современном мире больного с туберкулезом можно вылечить с помощью средств антибактериальной химиотерапии — рифампицина, этамбутола, пиразинамида и изониазида. Они действуют на палочку Коха, не позволяя ей мутировать и привыкать к терапии. На лечение уйдет немало времени — от полугода до 8 месяцев, при этом больной должен постоянно находиться под наблюдением врача, чаще всего — в закрытом противотуберкулезном стационаре.
Следует знать, что туберкулезная палочка коварна, так что несоблюдение врачебных предписаний и снижение концентрации препарата позволяет ей развить лекарственную резистентность. Такое возможно, если нарушен строгий режим лечения, который заключается в приеме лекарств в определенное время суток. При возникновении резистентности возможность терапии рифампицином и изониазидом отпадает и единственной надеждой остается лечение препаратами второй линии, к которым штамм бактерии не имеет устойчивости.
При тяжелых, запущенных формах туберкулеза применяют хирургическое лечение, в ходе которого очаг поражения удаляется. Сегодня проводятся малотравматичные операции, после которых больные быстро реабилитируются.
Еще один современный вариант — лечение с помощью клапанной бронхоблокации. Для этого в бронхи пациента устанавливается небольшой клапан, который подводится к пораженному участку легкого. Таким образом воздух не попадает внутрь полости, а свободно выходит из организма вместе с мокротой. В результате полость, закрытая клапаном, спадает и постепенно заживает без хирургического вмешательства.
Могут ли отказать в трудоустройстве переболевшему туберкулезом?
Существует такое понятие, как «декретированные профессии по туберкулезу». Кадровики считают, что это профессии, которые нельзя занимать, даже если человек полностью выздоровел от туберкулеза. Например, воспитатель детского сада должен оформить санитарную книжку, и, если в ней будет отметка, что пациент болел туберкулезом и выздоровел — скорее всего, администрация детсада откажется принимать его на работу. Но это незаконно. Дело в том, что еще в 1973 году Минздрав СССР принял инструкцию (Инструкция Минздрава СССР от 27.12.1973 № 1142 «a»-73) о порядке допуска к работе людей с туберкулезом. Верховный суд признал, что эта инструкция все еще действует. В ней указано: человек, переболевший туберкулезом, может работать в роддоме, яслях, детских садах и детских больницах, если прошло два года после выздоровления.
Есть и другие профессии с особым доступом для лиц, переболевших туберкулезом: стоматологи, аптекари, фармацевты, парикмахеры, мастера маникюра и педикюра, банщики, работники пищевой промышленности, птицеферм, животноводческих и молочных ферм. Если вам отказали в приеме на работу попросите письменное подтверждение, что это сделано по причине ранее излеченного туберкулеза, и оспорьте отказ в суде.