Недуг, повреждающий ткани яичника, весьма распространен и коварен. Помимо дискомфорта, он чреват снижением овариального резерва. Но этому можно противостоять.

Елена Гивировская, акушер-гинеколог, ведущий специалист клиники Total Charm в Санкт-Петербурге
Эндометриоидные кисты (эндометриомы) – это доброкачественные образования, которые возникают при разрастании эндометриоидной ткани под воздействием гормонов. Эндометриоидная ткань – это частицы эндометрия матки, которые попадают за ее пределы (в частности, в яичники) и вызывают хроническую воспалительную реакцию.
Эндометриоидная киста яичника, называемая также эндометриомой, — одно из распространенных гинекологических заболеваний, относящееся к наружному генитальному эндометриозу. Это патологическое образование, расположенное в яичнике, состоит из оболочки, в составе которой клетки эндометрия, и полости со скопившейся менструальной кровью. В большинстве случаев заболевание развивается у женщин репродуктивного возраста, в размерах киста может достигать 12 см.
По данным Всемирной организации здравоохранения около 10% (около 190 млн.) женщин и девочек репродуктивного возраста во всем мире страдают различными формами эндометриоза.
Профилактика заболевания
К сожалению, современная медицина не предлагает специальных мер по профилактике эндометриомы и других видов эндометриоза. Как правило, данная патология выявляется при наличии симптоматики или на обычных плановых посещениях гинеколога.
Как правило, на ранних стадиях эндометриоз себя никак не проявляет, но на УЗИ гинеколог может увидеть первичные изменения. При наличии каких-либо жалоб пациентке могут быть назначена дополнительные обследования.
Причина возникновения
Причиной эндометриоидной кисты яичника является распространение частиц эндометрия, в норме покрывающего матку изнутри, за ее пределы с имплантацией на поверхности яичника.
Возникшие очаги эндометриоза являются гормонально зависимыми, как и в матке, и претерпевают циклические изменения, характерные фазам менструального цикла. Небольшие очаги ежемесячно понемногу кровоточат, что ведет к образованию полости, заполненной густым содержимым.
Однако, в отличие от естественного процесса в полости матки, когда отторгнувшиеся клетки выводятся из организма, поражающие яичник эндометриоидные гетеротопии накапливаются, и с каждым менструальным циклом размер эндометриоидной кисты яичника увеличивается.
Постепенно сгущаясь, содержимое кистозной полости становится темнее, приобретая вид шоколада — так появилось название «шоколадная» киста.
Небольшие образования, как правило, ничем себя не проявляют и становятся случайными находками в ходе профилактического УЗИ.

На ранних этапах заболевания возможно появление чувства тяжести и незначительная боль внизу живота ноющего или тянущего характера, некоторые пациентки испытывают болезненные ощущения во время и после полового акта.
В запущенных случаях, когда киста достигает больших размеров, в процесс может вовлекаться задняя стенка матки или передняя стенка прямой кишки, что ведет к образованию массивного конгломерата, при этом появляются более выраженные симптомы, ухудшающие качество жизни пациентки. Болезненные проявления охватывают живот, пах, отдают в прямую кишку, влагалище, поясницу.
Чем опасна эндометриоидная киста яичника
Одно из опасных последствий при отсутствии адекватного лечения эндометриоидной кисты яичника — ее разрыв с кровотечением. В этом случае эндометриоидные клетки попадают в брюшную полость, происходит контаминация других органов. Излитие содержимого кисты в брюшную полость также может стать причиной перитонита. При разрыве кисты необходима неотложная помощь хирурга.
Также при эндометриоидной кисте возможно сдавление здоровых структур яичника, что влечет за собой патологические изменения в овариальной ткани, уменьшение фолликулярного запаса и изменение гормонального фона. Не исключено появление фолликулярных кист, рубцов, что может отразиться на функции яичника. Часто при эндометриоидной кисте образуются спайки между органами малого таза, это может стать причиной нарушения работы кишечника, мочевого пузыря, бесплодия.

- Сильные схваткообразные боли внизу живота до или во время менструаций (дисменорея);
- Болезненные ощущения во время полового акта (диспареуния);
- Хронические боли в тазу;
- Циклические нарушения менструаций;
- Нарушение работы кишечника;
- Быстрая утомляемость, апатия;
- Эмоциональная тревожность;
- Бессонница;
- Бесплодие.
Из-за длительного бессимптомного течения не всегда удается ограничиться консервативной терапией. Вначале применяют комбинированные оральные контрацептивы (КОК), прогестины, а также НПВС для снятия болевого синдрома.
Патология
Эндометриома содержит продукты распада гемоглобина накапливающиеся в результате циклических кровоизлияний. Кисты могут быть до 20 см в диаметре, но чаще имеют диаметр 2-5 см.

Диагностика эндометриоидной кисты
В подавляющем большинстве случаев эндометриоидные кисты определяются с одной стороны. Как правило, определяется однокамерное кистозное образование с жидким содержимым.
В отличие от серозных и псевдомуцинозных, эндометриоидные кисты распологаются в одной из параметральных областей, или в позадиматочном пространстве. Наружный контур кисты четкий и ровный, лишь в 20% случаев имеется ограниченная тяжистость из-за спаек. Внутренний контур в 60% наблюдений неровный за счет внутрикистозных включений, в 40% — ровный.
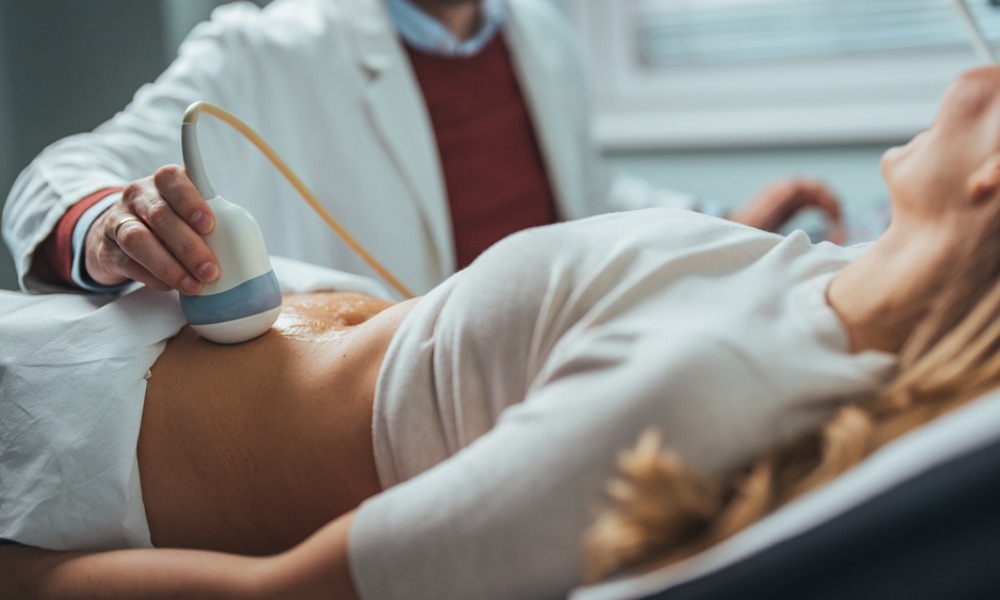
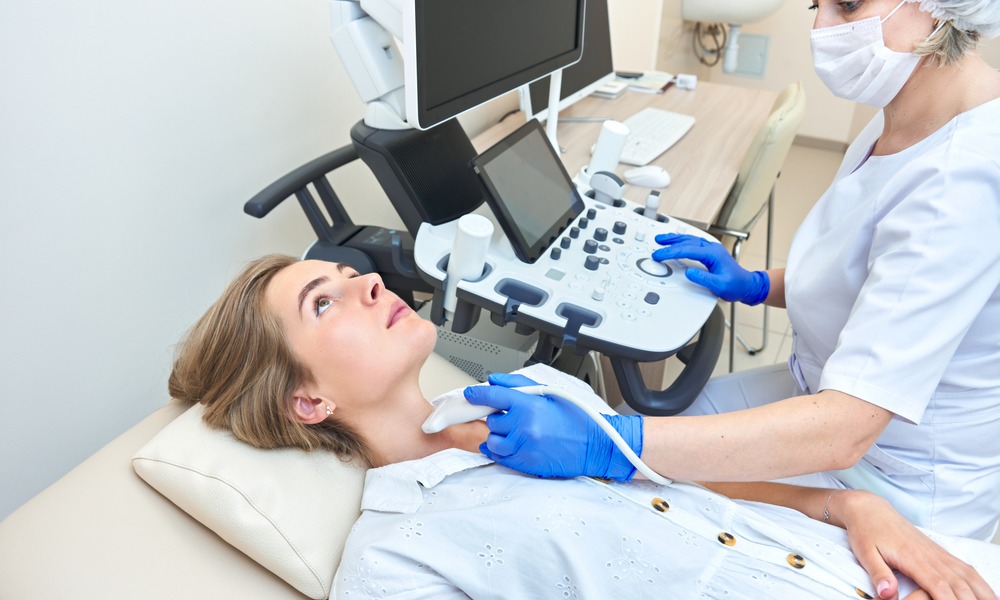
Ультразвуковое исследование
Стандартным методом для визуализации эндометриодных изменений является УЗИ. В большинстве случаев обследование позволяет врачу увидеть локализацию, характер тканей и в дальнейшем отследить динамику заболевания.
Классическая картина на УЗИ обследовании — однокамерная киста с аккустическим усилением и диффузным гомогенным низкоуровневым эхо (матовое стекло, NB не путать с термином в торакальной радиологии) за счет продуктов кровоизлияний. Такие показатели фиксируются в 50% случаев.
Менее типичные признаки, которые может увидеть гинеколог, — многокамерная киста (около 85% имеет <5 камер), гиперэхогенные фокусы в стенках (присутствуют в 35% случаев), кистозно-солидное образование (около 15%), солидное образование (1%), анэхогенная киста (редко —2%).
Магнитно-резонансная томография
Как правило, для визуализации эндометриоза достаточно обычного УЗИ, в редких случаях, когда мы не видим изменений на УЗИ, но симптоматика указывает на наличие эндометриодной патологии, пациентке проводится МРТ области малого таза.

Лечение
Тактика лечения подбирается в зависимости от наличия тех или иных симптомов, длительности болезни, сопутствующих заболеваний, состояния здоровья и возраста пациентки. Консервативное лечение эндометриоидных кист яичника малоэффективно, хотя медикаменты могут назначаться для устранения симптомов и облегчения состояния. Также медикаментозная терапия может быть рекомендована после оперативного лечения — для профилактики рецидива. Медикаментозную терапию пациентке должен назначать врач-гинеколог, после проведения необходимых обследований, включая гормональные показатели.
«Золотым стандартом» и единственным способом, с помощью которого возможно удаление эндометриоидной кисты яичника, является операция. Откладывать хирургическое вмешательство нецелесообразно, поскольку длительно существующая киста сдавливает здоровую ткань яичника, что приводит к уменьшению фолликулярного запаса и нарушению уровня гормонов в организме.
Оперативное удаление эндометриодных кист показывает достаточно высокую эффективность: частота рецидива заболевания после хирургического лечения через 2 года составляет 21,5%; частота рецидива заболевания после хирургического лечения через 5 года составляет 40-50%.
Я рекомендую женщинам внимательно относиться к своему здоровью, если вы замечаете какой-либо дискомфорт, болевые ощущения, изменения в своем организме, не занимайтесь самолечением, не затягивайте с походом в женскую консультацию. Обычный прием гинеколога с одномоментным УЗИ позволит исключить возможные патологии, вовремя начать терапию, сохранить ваше здоровье, качество интимной жизни и позволит избежать более серьезных проблем со здоровьем.
Клиника эстетической медицины Total Charm в Москве:
ул. Чистопрудный бульвар, д.21
тел. +7 (499) 922 06 78
Клиника эстетической медицины Total Charm в Санкт-Петербурге:
ул. Захарьевская, д. 29
тел. +7 (812) 210 13 18
РЕКЛАМА